Médico infeciologista. Mestre e Doutor em Medicina Tropical. Autor do Livro Lições de Epidemiologia
quinta-feira, novembro 05, 2015
O Futuro da Saúde Pública
Agimos de forma intuitiva durante o nosso dia-a-dia, às vezes a reflexão é uma boa oportunidade de avaliarmos acerca do rumo que tomamos profissionalmente e para podermos estabelecer novas metas para a nossa vida profissional. O profissional que atua na saúde pública nos últimos tempos teve que parar certamente por muitas vezes dadas as mudanças constantes no cenário da área. A minha proposta neste post é mesmo propor esta reflexão partir de um excelente artigo publicado na NEJM recentemente (link aqui).
A principal função da Saúde Pública é estabelecer intervenções que possam beneficiar as pessoas. A tomada de decisões deve ser feita a partir de evidências a busca da descrição dos determinantes e da realidade da população são as bases para se alcançar as melhores evidências. Quais são os problemas que mais afetam a população mundial no momento? e quais as ações que são mais efetivas no alcance deste objetivo?
O artigo começa com uma ilustração muito interessante, uma pirâmide cuja a base representa a situação social e econômica da população. Esta é a ação que tem o maior impacto e o menor custo, portanto fornecer os meios dos indivíduos se desenvolverem economicamente é a melhor estratégia, muito distante das nossas ações diárias não é? . Ao subirmos para o próximo nível da pirâmide, as ações da saúde pública são mais evidentes, a mudança de determinantes que tenham impacto em toda a população, como o fornecimento de água potável, vigilância de produtos para o consumo etc. Mais acima as ações que têm longa duração, mas que englobam somente grupos específicos da população como a imunização. Mais acima o atendimento clínico das doenças e por último, no topo da pirâmide e com menor abrangência sobre as pessoas, a educação e aconselhamento.
A primeira etapa para a melhoria da situação de saúde de uma população é a melhoria da sua situação econômica e social (isto inclui educação, renda, moradia, transporte etc.). Esta é a abordagem mais barata e efetiva, e a omissão dos governos nesta parcela é gritante. Como podemos controlar a dengue, tendo como exemplo esta doença que inferniza os trópicos, se as condições de moradia e urbanização das grandes cidades de países em desenvolvimento ainda apresenta enorme precarização?
Vou dedicar-me mais ao artigo em postagens a frente. Há muito que discutir sobre o futuro da saúde pública.
quarta-feira, setembro 23, 2015
KPC: um desafio para o controle
Figura - Distribuição da KPC e suas variantes no Mundo (2013 - Clinical epidemiology of the global expansion of Klebsiella pneumoniae carbapenemases, Price et al. Lancet)
A KPC (Klebsiella pneumoniae Carbapenemase) é uma beta lactamase capaz de hidrolisar a totalidade dos antibióticos beta lactâmicos, inclusive os carbapenemas e substâncias inibidoras da beta lactamase. O termo KPC gera confusão e é pouco preciso, já que esta enzima pode ser detectada em outras enterobactérias, como as do gênero Pseudomonas. Recentemente o CDC cunhou a denominação CPE ( Enterobactérias Produtoras de Carbapenemase), sendo, portanto, este termo mais preciso.
Surtos de infecção por K.pneumoniae KPC são descritos em diversos países e com padrão endêmico em alguns como os EUA e o Brasil. A proporção de bactérias KPCs isoladas em hospitais também vem crescendo, em 2011 era de 12 %, em 2012 65 % e em 2013 57 %. A letalidade também é maior em comparação com pacientes infectados por bactérias sensíveis, o excesso de letalidade chega a 20 %. A letalidade chega a 48 % dos pacientes diagnosticados com infecção da corrente circulatória.
Para o tratamento destas bactérias restam poucas opções, entre elas a colistina, gentamicina e tigeciclina. Usadas isoladamente ou em diferentes associações. Nenhuma destas opções é ideal. A colistina e a gentamicina são nefrotóxicas e sua combinação pode levar a quadros de insuficiência renal. A tigeciclina tem ação errática, portanto gera pouca confiança na sua utilização em pacientes graves. Para piorar já se detectam bactérias resistentes à colistina e o lançamento de novas drogas não acompanha a rapidez da geração de resistência. Recentemente foi lançado nos EUA a ceftazidima-avibactam, uma combinação que se mostra ativa contra a KPC, no entanto há relatos de rápida criação de resistência.
O controle ainda se dá pela identificação precoce da colonização (geralmente ocorre em até 4 8 h após a internação) e a separação dos pacientes detectados colonizados. Talvez seja este um dos maires problemas relacionados à assistência hospitalar, a falta de opções minimamente ideais e a gravidade dos casos torna um grande problema para médicos e gestores.
A KPC (Klebsiella pneumoniae Carbapenemase) é uma beta lactamase capaz de hidrolisar a totalidade dos antibióticos beta lactâmicos, inclusive os carbapenemas e substâncias inibidoras da beta lactamase. O termo KPC gera confusão e é pouco preciso, já que esta enzima pode ser detectada em outras enterobactérias, como as do gênero Pseudomonas. Recentemente o CDC cunhou a denominação CPE ( Enterobactérias Produtoras de Carbapenemase), sendo, portanto, este termo mais preciso.
Surtos de infecção por K.pneumoniae KPC são descritos em diversos países e com padrão endêmico em alguns como os EUA e o Brasil. A proporção de bactérias KPCs isoladas em hospitais também vem crescendo, em 2011 era de 12 %, em 2012 65 % e em 2013 57 %. A letalidade também é maior em comparação com pacientes infectados por bactérias sensíveis, o excesso de letalidade chega a 20 %. A letalidade chega a 48 % dos pacientes diagnosticados com infecção da corrente circulatória.
Para o tratamento destas bactérias restam poucas opções, entre elas a colistina, gentamicina e tigeciclina. Usadas isoladamente ou em diferentes associações. Nenhuma destas opções é ideal. A colistina e a gentamicina são nefrotóxicas e sua combinação pode levar a quadros de insuficiência renal. A tigeciclina tem ação errática, portanto gera pouca confiança na sua utilização em pacientes graves. Para piorar já se detectam bactérias resistentes à colistina e o lançamento de novas drogas não acompanha a rapidez da geração de resistência. Recentemente foi lançado nos EUA a ceftazidima-avibactam, uma combinação que se mostra ativa contra a KPC, no entanto há relatos de rápida criação de resistência.
O controle ainda se dá pela identificação precoce da colonização (geralmente ocorre em até 4 8 h após a internação) e a separação dos pacientes detectados colonizados. Talvez seja este um dos maires problemas relacionados à assistência hospitalar, a falta de opções minimamente ideais e a gravidade dos casos torna um grande problema para médicos e gestores.
quinta-feira, agosto 13, 2015
Chikungunya na Espanha
Figura - Localização de Gandia - Espanha.
No dia 03 de agosto deste ano foi detectado na cidade de Gandia na Espanha (próximo a Valencia) um caso de CHIK não associado à viagem a países endêmicos. A cidade de Gandia se localiza na costa mediterrânea da Espanha uma área em que há infestação de Aedes albopictus estabelecida (link) . Trata-se de um paciente de 60 anos que se encontrava anteriormente ao diagnóstico no sul da França ( Região de Languedoc-Roussillon, onde o mosquito também está presente). A sorologia foi positiva (IgM) e o paciente apresentava sintomas da doença.
Esse evento representa grave risco de disseminação da transmissão da doença nesta área, que apresenta as condições necessárias para o estabelecimento de epidemia dado que a Europa se encontra em pleno verão. Não há como prever o que vai acontecer, mas pode ser o estopim para uma situação epidemiológica preocupante.
Link para o alerta da OMS.
No dia 03 de agosto deste ano foi detectado na cidade de Gandia na Espanha (próximo a Valencia) um caso de CHIK não associado à viagem a países endêmicos. A cidade de Gandia se localiza na costa mediterrânea da Espanha uma área em que há infestação de Aedes albopictus estabelecida (link) . Trata-se de um paciente de 60 anos que se encontrava anteriormente ao diagnóstico no sul da França ( Região de Languedoc-Roussillon, onde o mosquito também está presente). A sorologia foi positiva (IgM) e o paciente apresentava sintomas da doença.
Esse evento representa grave risco de disseminação da transmissão da doença nesta área, que apresenta as condições necessárias para o estabelecimento de epidemia dado que a Europa se encontra em pleno verão. Não há como prever o que vai acontecer, mas pode ser o estopim para uma situação epidemiológica preocupante.
Link para o alerta da OMS.
sexta-feira, julho 31, 2015
Morcegos como reservatórios da Leishmaniose
Os posts tornaram-se mais escassos, pois estou extremamente concentrado em terminar alguns artigos sobre leishmaniose visceral, mas esse artigo eu achei interessante para comentar aqui no blog. A leishmaniose é uma doença causada por um protozoário que parasita os macrófagos dos mamíferos. Tem um ciclo complexo com reservatórios animais e vetores alados. Reservatórios silvestres como a raposa e marsupiais e doméstico como o cão são bem estabelecidos na dinâmica, todavia de vez em quando aparece uma nova evidência de que outros animais estariam envolvidos.
Nesse artigo de Oliveira e colaboradores que foi publicado essa semana na Acta Tropica é interessante, pois traz como evidência a observação que cerca de 17 % dos morcegos urbanos em uma cidade endêmica para leishmaniose se encontram infectados por L. infantum. Sabe-se também que os flebotomíneos podem também se alimentar do sangue desses animais. Essa descrição é muito intrigante e preocupante ao mesmo tempo. Mais um reservatório representa aumento da complexidade da execução de medidas de controle da doença e pode realmente inviabilizar a perspectiva de intervenção da saúde pública neste elo da cadeia. Também pode ajudar a explicar a mudança epidemiológica da doença nestas últimas décadas no Brasil, os morcegos são extremamente bem adaptados ao ambiente urbano e contam com uma grande população em praticamente todas as cidades.
Agora é aguardar outros estudos que se proponham a ligar os morcegos à transmissão da doença humana.
Link para o artigo: aqui
sábado, junho 27, 2015
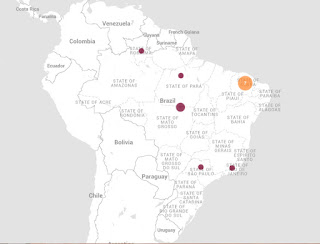
Zika vírus no Brasil - qual situação atual?
Mapa do Promed com os casos de Zika no Brasil no último mês.
O ZIKV foi descoberto na década de 40 em uma floresta de Uganda, chamada Zika. O isolamento do vírus se deu de forma inesperada, pois estava-se fazendo pesquisas para a febre amarela com macacos sentinela presos nas copas das árvores. Desde então a doença disseminou-se pela África e pela Ásia. Em 2007 foi detectado um grande surto nas Ilhas do Oceano Pacífico. Neste ano isolou-se a doença no Brasil.
De acordo com fontes informais, só na Bahia já foram detectados mais de 20.000 casos suspeitos em mais de 160 municípios. Felizmente a doença é benigna, mas pode atrapalhar o diagnóstico com a dengue e tem sido associada ao aumento de casos de Síndrome de Guillain Barré. Outro problema também é na dificuldade de diagnóstico, ainda não há um kit comercial disponível.
Os casos que tenho notícia se caracterizam por febre baixa, prostração que evoluiu para exantema maculopapular em face que progride para o resto do corpo, inclusive palmas e solas. Duas características importantes é que o exantema é pruriginoso e a presença de conjuntivite intensa e sem pus.
domingo, junho 07, 2015
Breve Revisão acerca da doença por Zika Virus
Distribuição do Zika vírus .
O Zika Virus é um flavivírus relacionado à Febre Amarela e o Dengue e transmitido por vetores artrópodes (arbovirose). Foi isolado pela primeira vez na Uganda, na floresta de Zika em 1947. É endêmica no leste e oste da África já tendo sio detectado em surtos no Sudeste Asiático, Micronésia e Oceania. Foi reportado pela primeira vez nas Américas em 2014 na Ilha de Páscoa (território Chileno no Oceano Pacífico) provavelmente relacionado ao surto na Micronésia. Em 2015, casos foram confirmados na Região Sudeste e Nordeste do Brasil.O vírus é transmitido por mosquitos do gênero Aedes sp. Até o momento não foram descritos reservatórios animais do vírus. Clinicamente é caracterizada por febre de inicio agudo acompanhada de cefaleia discreta, no segundo dia da doença surge exantema maculopapular acometendo face, troncos, membros, palmas e solas. A febre cede um dia ou dois após o aparecimento do exantema, que persiste por mais alguns dias. São relatadas dores articulares discretas e dor lombar. Outras manifestações inespecíficas como anorexia, náuseas e vômitos podem ocorrer.É relatado também em alguns casos conjuntivite.
O diagnóstico diferencial se faz principalmente com dengue, chikungunya e outras doenças febris agudas como malária, leptospirose. Deve-se pensar também em doenças como artrite reativa e farmacodermia.
O diagnóstico pode ser realizado por meio de PCR até 11 dias de evolução da doença. Anticorpos IgM podem ser detectados a partir do terceiro dia de doença. Anticorpos IgG devem ser investigados no soro agudo e convalescente (sorologia pareada).
Não existe vacina e nem drogas antivirais específicas, o tratamento é sintomático com analgésicos e antitérmicos. Deve-se evitar o uso de aspirina (salicilatos), nomeadamente em territórios com circulação concomitante do vírus da dengue pela possibilidade de agravar o quadro em pacientes com essa doença. Até o momento não foi relatado nenhum óbito pela doença.
Medidas de Saúde Pública devem visar medidas contra o vetor, tanto coletivas quanto individuais. Nos locais em que o vírus ainda não esteja totalmente estabelecido, deve-se isolar os indivíduos infectados e evitar que eles tenham contacto com o vetor.
Ainda são desconhecidos vários aspectos da epidemiologia do Zika virus. Novos estudos com intuito de se investigar a dinâmica de transmissão da vírus poderão auxiliar na definição de fatores que possam contribuir para a formação de endemia nas regiões recentemente acometidas. Até lá, as medidas de controle vetorial devem ser intensificadas e muito cuidado deve-se ter em relação ao manejo do paciente, nomeadamente para se evitar o aumento dos casos de óbitos ocasionados pela dengue em decorrência de diagnósticos equivocados.
terça-feira, junho 02, 2015
MERS-CoV: doença emergente com alta letalidade
Figura - Países acometidos pelo MERS-CoV
A transmissão do vírus, um coronavírus, se dá por meio de gotículas respiratórias e contato íntimo com pessoas infectadas. A doença é considerada uma zoonose e a fonte são camelos (dromedário). Até o momento, todos os casos autóctones ocorreram em países da península arábica (listados acima). Casos importados já foram detectados em países da Europa e dos EUA.
O vírus tem predilecção por receptores DPP4 presentes abundantemente em células do pulmão (alvéolos e brônquios), alguns órgãos hematopoéticos, rins, intestino e fígado. O que explica a capacidade de disseminação do vírus pelo organismo.
O quadro clínico caracteriza-se por início de febre acompanhada de tosse, e dispneia após um período de incubação de 5 a 12 dias. A doença evolui para insuficiência respiratória e insuficiência múltipla de órgãos. Cerca de 3 a 4 em 10 indivíduos com o quadro grave falece, a maioria apresenta algum tipo de comorbidade. A doença também pode se manifestar com sintomas respiratórios leves.
Ainda não há vacinas e nem tratamento específico, portanto as medidas de detecção precoce de casos e de isolamento devem ser implementadas pelas vigilâncias de todos os países com especial atenção às pessoas oriundas das áreas com transmissão activa da doença.
Actualização:
Até Dezembro de 2019 foram notificados 2499 casos com 858 mortes. A boa notícia é que a vacina para esta infecção já foi desenvolvida e se mostrou promissora em ensaio clínico. Conclusão do estudo (link abaixo):
" The GLS-5300 MERS coronavirus vaccine was well tolerated with no vaccine-associated serious adverse events. Immune responses were dose-independent, detected in more than 85% of participants after two vaccinations, and durable through 1 year of follow-up. The data support further development of the GLS-5300 vaccine, including additional studies to test the efficacy of GLS-5300 in a region endemic for MERS coronavirus."
Ainda não há vacina disponível para o MERS-CoV no mercado e a doença continua em actividade, já tendo sido detectada em 27 países. A maiorida dos casos continua na Arábia Saudita.
Links úteis:
Link do CDC
Página do MERS-CoV na OMS
Ensaio clínico da vacina - Lancet
Plasmódio knowlesi é reponsável por 66% dos casos de Malária na Malásia
Figura - Macaca fascicularis ou macaco-cinomolgo, macaco do Sudeste Asiático associado com os casos da doença.
Em 1965 o primeiro caso de infeção por Plasmodium knowlesi foi detectado em um americano que a contraiu durante uma passagem por florestas da Malásia. Este parasito é encontrado naturalmente infectando primatas no sudeste asiático, a infecção humana adquirida naturalmente era considerada rara. Em 2004 um grande surto em seres humanos foi detectado em Sarawak, Bornéu Malasiano, desde então o P. knowlesi é considerado a quinta espécie de plasmódio parasita de homens. Atualmente, o governo da Malásia afirmou que dos 3923 casos detectados em 2014, 66 % foram causados pelo P. knowlesi, ou seja, a maioria dos casos.
Há mais de 150 espécies de parasitos causadores de malária, a maioria é espécie específico e somente quatro eram associados à casos humanos. O P. malarie é o parasito mais difícil de se encontrar causando doença em humanos, todavia vinha sendo frequentemente sendo detectado em pacientes da Malásia causando formas graves de malária. Por meio de técnicas de PCR, foi constatado que se tratava na realidade de P.knowlesi, indistinguível do malarie por meio de microscopia.
A principal preocupação é que o agente se adapte ao ser humano e que se espalhe por outras áreas endêmicas da doença, o que é mais preocupante é que está associada à formas graves de malária. |Ainda há muitas dúvidas, as teorias para esta adaptação envolvem à mudanças do comportamento do vetor (Anopheles leucosphyrus), que passou a preferir o repasto sanguíneo em seres humanos em decorrência do desflorestamento e mudança de habitat de macacos, anteriormente os alvos preferenciais dos mosquitos.
Resistência aos derivados da artemisina - P. falciparum
A malária é uma das doenças que mais causam mortes no mundo, o objetivo é diminuir a mortalidade e os consequentes impactos na sociedade. Nos últimos 15 anos houve um grande avanço neste objetivo com a redução de 42 % dos óbitos. Atualmente a a terapia combinada com esquemas contendo derivados da artemisina é a principal estratégia para o tratamento da malária por P. falciparum em decorrência da resistência deste parasito à outros fármacos.
A detecção precoce e o tratamento correto são essenciais para evitar a resistência, apesar dos esforços continua a ser um problema, principalmente no Sudeste Asiático, onde vem sendo observado o surgimento de perfis de resistência que posteriormente se disseminam para outras regiões. Diante disso, é importante acompanhar "as novidades" que ocorrem nesta região.
Recentemente, um artigo publicado no Lancet Infect Dis, traz a observação de resistência clínica associada à um gene no P, falciparum a combinação de Dihidroartemisina- Piperaquina no Camboja. Uma coorte demonstrou que esta combinação (ACT - artemisine combination therapy) se mostrou com um risco de 5.4 maior de falência e se associava a uma tripla mutação.
Do ponto de vista sanitário, essa resistência é extremamente preocupante, já que esta combinação é uma das poucas que se mostram efetivas na região. Outras alternativas incluem a combinação de três drogas, mais caras e com maior incidência de efeitos colaterais. As únicas medidas que podem retardar o aparecimento de resistência incluem o uso correto do medicamente, diagnóstico precoce, o controle vetorial e a melhoria das condições sanitárias.
Link para o artigo - aqui
A detecção precoce e o tratamento correto são essenciais para evitar a resistência, apesar dos esforços continua a ser um problema, principalmente no Sudeste Asiático, onde vem sendo observado o surgimento de perfis de resistência que posteriormente se disseminam para outras regiões. Diante disso, é importante acompanhar "as novidades" que ocorrem nesta região.
Recentemente, um artigo publicado no Lancet Infect Dis, traz a observação de resistência clínica associada à um gene no P, falciparum a combinação de Dihidroartemisina- Piperaquina no Camboja. Uma coorte demonstrou que esta combinação (ACT - artemisine combination therapy) se mostrou com um risco de 5.4 maior de falência e se associava a uma tripla mutação.
Do ponto de vista sanitário, essa resistência é extremamente preocupante, já que esta combinação é uma das poucas que se mostram efetivas na região. Outras alternativas incluem a combinação de três drogas, mais caras e com maior incidência de efeitos colaterais. As únicas medidas que podem retardar o aparecimento de resistência incluem o uso correto do medicamente, diagnóstico precoce, o controle vetorial e a melhoria das condições sanitárias.
Link para o artigo - aqui
quinta-feira, maio 14, 2015
Diagnóstico do Chikungunya - Atualização
Vírus do CHIK isolado de humanos pela Fundação Oswaldo Cruz - Brasil.
Podemos perceber, pelo exposto, a importância do diagnóstico de CHIK e sua diferenciação de outras febres tropicais, nomeadamente a dengue. A disponibilidade dos kits de diagnóstico vem aumentando, todavia ainda há limitações, principalmente pela grande quantidade de doentes observados em uma epidemia. Portanto, o diagnóstico clínico é a principal ferramenta. Recentemente, pesquisadores das forças armadas americanas (US Army) descobriram um teste rápido para detecção do vírus de forma rápida em pools de insetos. É uma estratégia para a vigilância entomológica e pode ser um avanço futuro no diagnóstico em seres humanos (Link para o artigo).
As técnicas laboratoriais disponíveis agora são as seguintes:
1)Cultura viral - disponível em laboratórios de pesquisa, deve ser feita até 3 dias do início dos sintomas (período de viremia)
2)RT - PCR - disponibilidade limitada pelo custo e pela necessidade de pessoal e equipamento de maior custo, deve ser feita até 8 dias do início dos sintomas.
3)Detecção de anticorpos IgM por técnica imunoenzimática - teste mais disponível e capaz de detectar casos agudos, sua positividade se inicia a partir do quarto dia de doença.
4)Detecção de IgG - deve ser feita por meio de duas amostras (fase aguda e convalescência) para se avaliar o aumento de até quatro títulos de anticorpos séricos contra o vírus.
Vários Kits diagnóstico estão em fase de desenvolvimento e aprovação para uso clínico, enquanto isso deve-se contactar os agentes de saúde pública locais para informações acerca da disponibilidade dos exames e dos protocolos de aplicação.
No Brasil, o Ministério da Saúde publicou os seguintes documentos (links):
-Preparação e Resposta à Introdução do Vírus Chikungunya no Brasil
-CLASSIFICAÇÃO DE RISCO E MANEJO DO PACIENTE COM SUSPEITA DE CHIKUNGUNYA (FASE AGUDA)
-Febre de Chikungunya - Manejo Clínico
segunda-feira, maio 11, 2015
Dilemas morais e bioéticos
Foto do sítio bioethics.com
Atualmente, cada vez mais, a humanidade tem se deparado com esses dilemas. Um exemplo mais recente é o surto de ebola no oeste africano. A descoberta e o uso de novos medicamentos poderia salvar milhares de vidas, mas o preço a se pagar pelos excessos cometidos no passado e pelo avanço das novos delineamentos é a demora da sua liberação para uso clínico. Um artigo de opinião do Dr. Arthur Kaplan no Lancete desta semana levanta essa questão para discussão. Abaixo segue o link para a publicação:
quinta-feira, abril 30, 2015
O Zika passou o CHIK
Figura - Distribuição do ZIKA no Mundo.
Todos esperávamos uma grande epidemia de CHIK no Brasil este ano, mas outra arbovirose está a se disseminar de forma rápida, nomeadamente no nordeste do Brasil. Trata-se da Febre do Zika, uma arbovirose transmitida pelo Aedes sp. e que é originária da África e da Ásia. Pesquisadores de uma Universidade da Bahia isolaram o vírus de casos de uma doença exantemática que se espalhou por Salvador e Região Metropolitana e que também vem a ser relatada em outros estados circunvizinhos. Acredita-se que o vírus tenha entrado no Brasil durante o mundial de futebol ocorrido em 2014.
Trata-se de um flavivírus que causa doença benigna caracterizada por inicio agudo de febre, exantema maculopapular (geralmente inicia-se na face e se dissemina pelo restante do corpo) e artralgia nomeadamente nas pequenas articulações do membro superior. Conjuntivite também é relatada. Os sinais e sintomas são leves e moderados de evolução auto limitada de cerca de 2 a 7 dias. O diagnóstico pode ser feito por meio de sorologia (IgM positiva - pode haver reação cruzada com outros flavivírus) e RT - PCR. Não há tratamento específico, sendo recomendados os analgésicos. Como no Brasil há possibilidade de dengue, evitar a aspirina e os anti-inflamatórios não esteroidais.
O diagnóstico diferencial é amplo considerando-se os agentes que circulam no país, inclusive a doença estava a ser confundida com a doença exantemática causada por parvovírus B19. Felizmente essa doença não se mostrou complicada, apesar de haver poucos casos envolvendo gestantes e recém-nascidos.
A prevenção reside nas velhas orientações de se evitar contato com mosquitos, crianças muito pequenas não podem usar repelente, portanto o cuidado com o domicilio é essencial. Ainda há que se aguardar o término das investigações epidemiológicas para poder ser afirmar que há de fato uma epidemia da doença no Brasil.
Todos esperávamos uma grande epidemia de CHIK no Brasil este ano, mas outra arbovirose está a se disseminar de forma rápida, nomeadamente no nordeste do Brasil. Trata-se da Febre do Zika, uma arbovirose transmitida pelo Aedes sp. e que é originária da África e da Ásia. Pesquisadores de uma Universidade da Bahia isolaram o vírus de casos de uma doença exantemática que se espalhou por Salvador e Região Metropolitana e que também vem a ser relatada em outros estados circunvizinhos. Acredita-se que o vírus tenha entrado no Brasil durante o mundial de futebol ocorrido em 2014.
Trata-se de um flavivírus que causa doença benigna caracterizada por inicio agudo de febre, exantema maculopapular (geralmente inicia-se na face e se dissemina pelo restante do corpo) e artralgia nomeadamente nas pequenas articulações do membro superior. Conjuntivite também é relatada. Os sinais e sintomas são leves e moderados de evolução auto limitada de cerca de 2 a 7 dias. O diagnóstico pode ser feito por meio de sorologia (IgM positiva - pode haver reação cruzada com outros flavivírus) e RT - PCR. Não há tratamento específico, sendo recomendados os analgésicos. Como no Brasil há possibilidade de dengue, evitar a aspirina e os anti-inflamatórios não esteroidais.
O diagnóstico diferencial é amplo considerando-se os agentes que circulam no país, inclusive a doença estava a ser confundida com a doença exantemática causada por parvovírus B19. Felizmente essa doença não se mostrou complicada, apesar de haver poucos casos envolvendo gestantes e recém-nascidos.
A prevenção reside nas velhas orientações de se evitar contato com mosquitos, crianças muito pequenas não podem usar repelente, portanto o cuidado com o domicilio é essencial. Ainda há que se aguardar o término das investigações epidemiológicas para poder ser afirmar que há de fato uma epidemia da doença no Brasil.
segunda-feira, abril 06, 2015
Diarreia do Viajante
Em um mundo cada vez mais conectado e onde se pode atravessar todo o globo em menos de 24 h, as viagens vêm se tornando algo cada dia mais corriqueiro. Estima-se que em 2030 haverá cerca de 1 a 8 bilhões de turistas viajando pelo mundo anualmente. A diarreia do viajante é um dos maiores problemas que enfrentam os viajantes, cerca de 30 a 40 % dos que fazem uma viagem por qualquer motivo adquirem esta condição, que na maior parte das vezes é benigna.
Medidas de Prevenção:
1-Seleção da Alimentação - evitar alimentos crus e comida de rua, gelo, frutas com casca. As bebidas engarrafadas são mais seguras, de maneira geral os produtos industrializados.
2-Higiene das mãos - usar álcool em gel em sítios onde não haja dispositivos sanitários.
3-Ter conhecimento dos sintomas e estar preparado para intervir com a medicação prescrita na consulta de pré-viagem.
4-Tratamento da água -- falarei em um post específico.
5-Vacinação - também em post específico.
Em janeiro de 2015, o Jama publicou uma revisão acerca do assunto, o objetivo foi reunir as melhores evidências disponíveis sobre a etiologia, tratamento e medidas de prevenção. Eu fiz uma apresentação no Prezi, tentei resumir os pontos mais importantes apresentados no artigo. Quem tiver interesse pode aceder ao link abaixo:
Apresentação Prezi.
Abaixo o link para o sítio do artigo (free):
Artigo Jama Diarreia do Viajante.
sábado, abril 04, 2015
Aedes sp. um vetor a se adaptar: uma ameaça real para os países de clima temperado
A expansão dos mosquitos do gênero Aedes, transmissor de doenças febris entre elas a dengue, a Febre Amarela e o Chikungunya, tem sido a grande preocupação das autoridades sanitárias nos últimos anos. Vou comentar brevemente dois episódios recentes que demonstram o risco de expansão dessas doenças para territórios que o mosquito nunca existiu ou havia sido controlado.
Recentemente foi detectado uma epidemia de dengue na Ilha da Madeira, essa região é um território autônomo de Portugal com cerca de 260.000 habitantes, apresentando clima temperado mediterrâneo. Em 2005 foi encontrado o Aedes aegypti pela primeira vez em uma das ilhas do arquipélago. Em 2012 foram detectados os primeiros casos de dengue do tipo DEN 1. Foram um total de 2168 casos (entre prováveis e confirmados). Esse episódio gera muitas preocupações, apesar de Portugal continental não ter o Aedes aegypti em seu território, o Aedes albopictus infesta diversas regiões de clima temperado da Europa, e também por já ter havido epidemias de dengue anteriormente, sendo a última em 1928 na Grécia.
O primeiro caso de Chikungunya nas Américas ocorreu em Dezembro de 2013 nas Antilhas, desde então a doença se espalhou por diversos países do continente já alcançando a cifra de 1.300,000 casos. A grande novidade é a ocorrência de casos autóctones nos EUA, especificamente na Flórida, demonstrando a grande capacidade de adaptação do mosquito Aedes. A situação pode piorar com a reemergência de casos de dengue no Texas e a possibilidade de epidemias da doença em outros estados. Abaixo a distribuição de Aedes nos EUA de acordo com o CDC:
Para finalizar é bom lembrar que o CHIK e a dengue são doenças relativamente benignas, apresentando baixa letalidade. Todavia, uma doença que se encontra nas Américas há longa data e que tem o potencial de causar até 25 % de letalidade, a Febre Amarela, é também transmitida pelos mesmos vetores. E para quem nunca ouviu falar, Lisboa teve uma epidemia de FA em 1857 com 16.000 casos (10 % da população lisboeta na época) e 5.000 mortes. José saramago, em seu livro Memorial do Convento, relata:
"(...) está Lisboa atormentada de uma grande doença, morrem pessoas em todo as casas (...). Que doença é essa, dizem que foi trazida por uma nau do Brasil, (...) mas, sobre a doença, pelos sinais que dá, é vómito negro ou febre-amarela, e o nome importa pouco, o caso é que estão morrendo como tordos (...). "
sexta-feira, fevereiro 27, 2015
Poluição antimicrobiana
Afora os problemas de poluição das águas que normalmente são noticiados de forma bastante frequente, principalmente em decorrência do falta de saneamento e do correto manejo do dejetos oriundos do esgoto domiciliar e industrial em coleções hídricas das grandes cidades, agora depara-se-nos uma nova variável. Foi encaminhada para o Lancet desta semana, uma correspondência de professores de um departamento de saúde pública na China relatando um problema bastante preocupante e que tem o potencial de induzir enormemente a resistência bacteriana. Foram detectadas elevados níveis de antimicrobianos na água dispensada para uso humano em vários domicílios de uma cidade. A causa é conhecida, esgoto hospitalar, resíduos de industria farmacêuticas e o uso na agricultura e criação de animais. Esse fenômeno é conhecido e ocorre em todo o mundo, o que assusta é que nesta província da China as concentrações observadas alcançam valores estratosféricos (50 vezes acima do observado na França por exemplo). Não há a necessidade de reforçar que essa constatação é uma catástrofe do ponto de vista do uso terapêutico dos antimicrobianos. Seria uma pesquisa interessante de ser empreendida no Brasil.
Link para o artigo: aqui
segunda-feira, fevereiro 23, 2015
Nova ameaça viral - New viral threat.
Foi descrito nos EUA um acaso de um homem que morreu em decorrência de uma infecção associado a um novo tipo viral. Trata-se de um Thogotovirus a que foi nomeado de Bourbon vírus em decorrência do município de moradia do paciente. Até o presente, infecções causadas por vírus do mesmo gênero haviam sido detectadas em Africa e Europa, sempre associadas à quadro neurológicos como meningite.
O paciente descrito relatava história de picada por carrapato e foi atendido com quadro febril acompanhado de linfoadenomegalia. Foi tratado com doxiciclina pensando-se em infeções bacterianas transmitidas por carrapato, como a febre maculosa. Todavia, o paciente evolui com persistência da febre, leucopenia e trombocitopenia grave ocasionada por supressão da produção celular pela medula óssea. Após 9 dia de evolução da doença, o paciente apresentava persistência da febre e piora do estado hemodinâmico e respiratório vindo a morrer no dia seguinte. Os testes sorológicos foram negativos para Erlichia, Riquétsia e outros agentes relacionados à picada de carrapato foram negativos. O vírus foi isolado no soro por meio de técnicas de biologia molecular e demonstrou elevada concentração sérica mesmo dias antes do óbito do paciente.
Trata-se de um único caso em que foi isolado um vírus diferente dos que estamos acostumados a lidar. Ainda é uma fraca fonte de evidência na determinação da causa da morte do paciente. Para que essa evidência possa se firmar, novos casos devem ser investigados. de qualquer forma é algo preocupante e a única maneira de prevenção é evitar o contato com carrapatos.
O link para referência é este.
sexta-feira, fevereiro 13, 2015
Vídeo aula - Determinismo em Epidemiologia
segunda-feira, fevereiro 02, 2015
Nova recomendação para a vacina da febre amarela
Foi lançada recentemente uma nova orientação acerca da quantidade de doses da vacina de febre amarela considerada suficiente para imunizar o indivíduo. De acordo com a OMS, agora é suficiente se tomar somente uma dose da vacina. Portanto, a recomendação de se tomar indefinidamente a vacina em intervalos de 10 anos foi retirada. Abaixo o link com as recomendações completas:
Recomendações - Febre Amarela - SVS - Brasil
sábado, janeiro 10, 2015
Novo antibiótico abre caminho para novas descobertas
Figura: Estrutura de uma parede celular bacteriana.
A Nature publicou nesse mês a descoberta de um novo composto, a teixobactina, obtido a partir de bactérias presentes no ambiente até o momento de difícil cultivo ou consideradas não cultiváveis. A atividade desse composto reside na ligação e inativação de um precursor do peptidglicano (lipídeo I) e do ácido teicoico (lípideo II), portanto agindo na formação da parede celular. Já se mostrou ativo contra cepas de S. aures e M.tuberculosis sem qualquer indício de mecanismos de resistência naturais.
Infelizmente, a substância ainda está em fase de testes em animais e ainda não há garantias que vá ser usado um dia em seres humanos. Já que se trata de uma nova droga, ainda é desconhecido se o seu uso é seguro em humanos. A boa notícia é que se abre uma nova linha de substâncias feitas a partir de novas técnicas de cultivo de bactérias. Há um futuro promissor.
sábado, dezembro 27, 2014
Raiva - uma doença sob vigilância.
No último número da RMSBr (link), publiquei um artigo com meus alunos da disciplina de vigilância em saúde da UnB. O artigo é intitulado Análise dos acidentes por animais com potencial de transmissão para raiva no município de Caçapava do Sul, Estado do Rio Grande do Sul, Brasil.
Segue o resumo:
Os animais podem estar relacionados à transmissão de diversas zoonoses, sendo a
raiva a de maior importância epidemiológica, por apresentar cerca de 100% de letalidade. Objetivo:
Descrever o perfil dos acidentes por animais com potencial de transmissão para raiva no município
de Caçapava do Sul. Métodos: Os dados foram coletados do Sistema Nacional de Agravos de
Notificação, no período de 2007 a 2013. Resultados: Na série histórica analisada, foram notificados
785 acidentes por animais com potencial de transmissão para raiva. O estudo demonstrou que a
espécie animal agressora predominante foi a canina, com 87% dos casos notificados, seguida de
felina com 12%. Verificou-se que em 83,31% dos casos a zona de residência foi a urbana. Os tipos
de acidentes mais presentes foram as mordeduras 93,63% seguido de lambeduras (4,84%), e a
região do corpo mais acometida foram os membros inferiores 43,05%. Quanto ao perfil dos
acidentados, 50,9% dos atendidos foram do sexo masculino e a faixa etária predominante entre os
pacientes foi a de 05 a 14 anos. A observação do animal por um período de 10 dias foi a conduta
preponderante e ocorreu em 79,49% dos atendimentos. Conclusão: Os acidentes com potencial de
transmissão da doença não podem ser ignorados pelo poder público, pois podem refletir diversos
problemas relacionados à saúde da população. Atividades educativas podem ter um papel
importante nesse contexto para influenciar uma conduta responsável no convívio da população com
os animais.
Um dos aspectos importantes a serem levantados é sobre a vigilância da raiva, o Brasil segue os mesmos protocolos há mais de 40 anos. Apesar de ser uma doença de elevada letalidade (100 %), os casos no Brasil são raros. O custo da manutenção de um sistema de vigilância dever ser avaliado periodicamente. As decisões deveriam atender as necessidades de forma regional, se o agravo não for importante em determinada região, a vigilância específica deveria ser descontinuada. O Brasil ainda adota uma lista nacional, podendo haver desperdício de recursos para vigilância de doenças sem importância. São questões para reflexão.
Subscrever:
Mensagens (Atom)
Origem da Quarentena - Quarantine origin
Em meados do século XIV, autoridades sanitárias da Itália, sul da França e arredores, premidos pela epidemia de peste negra, criaram um sist...
-
Recentemente foi publicado no JN que o sarampo e a rubéola haviam sido eliminados em Portugal, apesar da utilização correta do conceito epi...
-
Muito se tem falado atualmente acerca do comportamento de uma epidemia. Principalmente pelo interesse e comoção social que se tem observado...
-
A letalidade é um indicador epidemiológico que diz qual é a gravidade de uma determinada doença. Trata-se de uma medida relativa do tipo pro...